L'hyperphagie
correspond
a une prise importante et compulsive
de nourriture (d'où le terme
d'"hyperphagie") sans comportements
compensatoires (vomissement, laxatifs,
hyperactivité sportive...).
Définition
HYPERPHAGIE
BOULIMIQUE
("Binge
eating disorder", Spitzer et al., 1993;
DSM-IV, 1996)
A.
Épisodes
récurrents de crises de boulimies (" binge
eating "). Une crise de boulimie répond
aux 2 caractéristiques suivantes :
1)
Absorption,
en une courte période de temps (moins de 2
heures), d’une quantité de nourriture
dépassant notablement ce que la plupart
des personnes mangent dans le même temps
et dans les mêmes circonstances.
2)
Sentiment
de perte de contrôle sur le comportement
alimentaire pendant la crise (par exemple,
sentiment de ne pas pouvoir s’arrêter de
manger ou de ne pas pouvoir contrôler ce
qu’on mange ou la quantité de ce qu’on
mange).
B.
Durant
les crises de boulimie, au moins trois des
critères suivants d’absence de contrôle
sont présents :
1)
Prise
alimentaire nettement plus rapide que la
normale.
2)
L’individu
mange jusqu’à l’apparition de sensations
de distension abdominale inconfortable.
3)
Absorption
de grandes quantités d’aliments sans
sensation physique de faim.
4)
Prises
alimentaires solitaires afin de cacher aux
autres les quantités ingérées.
5)
Sensations
de dégoût de soi, de dépression, ou de
grande culpabilité après avoir mangé.
C.
Le
comportement boulimique est source d’une
souffrance marquée.
D.
Le
comportement boulimique survient en
moyenne au moins 2 fois par semaine sur
une période de 6 mois.
E.
Le
comportement boulimique n’est pas associé
à des comportements compensatoires
inappropriés (par exemple vomissements,
prise de laxatifs, exercice physique
intensif), ne survient pas au cours d’une
Anorexie mentale (Anorexia nervosa) ou
d’une Boulimie (Bulimia nervosa).
Quelques
éléments
-
Une des particularités de l’hyperphagie
est de concerner autant les hommes que
les femmes.
-
L’hyperphagie est également appelée «
boulimie sans vomissement » ou «
compulsion alimentaire grave ».
-
Selon diverses études, près de 50% des
personnes souffrant d’obésité
souffriraient également d’hyperphagie.
D’autres études concluent à un
pourcentage encore supérieur (dans
l’obésité, à l’hyperphagie se mêlent
fréquemment les grignotages).
-
Les personnes souffrant d’hyperphagie
consultent moins des psys que dans les
autres troubles alimentaires. Elles se
tournent plutôt vers un généraliste ou
un nutritionniste.
-
Les personnes souffrant d’hyperphagie
consultent en majorité pour des
problèmes physiques consécutifs au
surpoids ou à l’obésité : maladies du
cœur, hypertension artérielle, taux
élevé de cholestérol, diabète de type 2,
apnée du sommeil, insuffisance
respiratoire…
Contrôle
et
perte de contrôle
Dans
tout domaine psychologique et à fortiori
dans celui des troubles, alimentaires ou
autres, il y a une règle élémentaire : «
plus il aura contrôle, plus il aura
perte de contrôle ». Le contrôle est
illusoire (on appelle d’ailleurs cela «
illusion de contrôle »). L'hyperphagie
est une pure représentation de ce
principe. Dans de nombreux cas, le
trouble se continue et se développe
simplement par cette alternance. Dans
l'hyperphagie, de longues périodes
d'abstinence et de régimes draconiens
laissent immuablement la place à des
périodes de transgression, de
compulsions alimentaires.
Haut
de
page
Restriction
cognitive
Notre
société
est
rationaliste, scientifique et trouve assez
fréquemment sa satisfaction dans le
contrôle de la réalité qui l’entoure. Il
en est de même dans le domaine
alimentaire. Face à des problèmes de
poids, la stratégie n°1 consiste en la
mise en place d’un contrôle de
l’alimentation, à base de règles, de
stéréotypes… Ainsi, les personnes que je
côtoie dans des consultations portant sur
les troubles alimentaires sont de
véritables encyclopédies de diététique
ambulantes, affirmant à tout vent et avec
véhémence leurs règles alimentaires
(discutables ou non) et présentant des
croyances inébranlables dans ce domaine.
Il est intéressant de noter que
paradoxalement, plus il y a de certitudes
et de règles, plus il y a trouble
alimentaire. Cet aspect nourrit un
principe assez général dans le domaine des
troubles psychologiques (et donc également
alimentaires) : plus il y a de
contrôle, plus il y aura perte de
contrôle. Cet aspect trouve une
explication assez simple et nette : le
naturel ne se contrôle pas. Et
l’alimentation fait partie du naturel.
Il
y a d'ailleurs un conte ancien qui
relate comment la fourmi demanda au
mille-pattes : « Pouvez-vous me dire
comment vous arrivez si bien à
marcher avec mille pattes ? Pouvez-vous
m’expliquer comment vous pouvez les
contrôler toutes en même temps ? » Le
mille-pattes se mit à y réfléchir et ne
put alors plus marcher.
Comment
obtient-on
un
résultat opposé au résultat désiré? Les
problèmes de poids (pour l’hyperphagie),
ou la peur de prendre du poids (boulimie
et anorexie), conduisent à la mise en
place de croyances sur l’alimentation,
croyances qui génèreront des comportement
inadaptés. Sous contrôle, les choix
alimentaires se fondent sur la régularité
et la quantité au détriment de la nature
de l’alimentation qui elle se fonde sur
l’adaptabilité aux besoins du moment donc
à la variabilité, au goût, à l’appétit et
la notion de rassasiement ou de satiété.
Sous
contrôle,
l’alimentation
ne se construit plus sur des informations
internes mais sur des critères externes.
Alors,
quel est le problème si on suit un
régime et que l’on maigrit ?
Le problème essentiel
est que, selon l’expression consacrée : «
chassez le naturel, il revient au galop ».
Le contrôle ou le régime s’inscrivent dans
une première étape, phase volontariste ou
le sujet fait abstraction de ses signaux
internes du type goût, faim et satiété
pour se conformer aux règles prescrites :
il faut manger équilibré, il faut manger
trois fois par jour, il faut manger ceci à
midi et ceci le soir, … Pour supporter cet
effort surhumain, le sujet met en place
des rituels, évitements, interdictions
absolues… Le système se rigidifie au
détriment des rythmes naturels, des goûts,
… L’extrémité de cet hyper-contrôle se
révèle à travers l’anorexie, sorte de
régime perpétuel.
A
part les personnes se tournant vers
l’anorexie, l’être humain n’apprécie guère
les « il faut » ou « je dois », opérateurs
modaux détestables. Un tabou est fait pour
être transgressé.
Le
premier tabou transgressé est celui de la
quantité : la personne craque en mangeant
en grande quantité des aliments autorisés.
Mais la satisfaction n’est guère au
rendez-vous (d’où les importantes
quantités absorbées).
Le
deuxième
tabou
transgressé est celui du goût (et de la
charge calorique qui en général
l’accompagne) : le sujet craque pour un
aliment interdit, par goût. Et comme elle
compte bien continuer le régime après cet
accident, elle en consomme une grosse
quantité. Chaque « craquage » comme disent
les adolescents, est considéré et vécu
comme le dernier c’est-à-dire avec une
intensité comparable à l’enterrement d’une
vie de garçon.
Ces
aspects sont renforcés par le fait
que des personnes ayant eu à subir les
affres du contrôle ou du régime pendant un
certain temps, n’ont plus ou peu de
sensation de satiété. Ayant anesthésié ses
sensations, le sujet ne sent donc plus (ou
peu) si il a faim ou non, ce qui pose
rapidement problème dans le cadre des
troubles alimentaires. Cet aspect
débouchera sur l’hyperphagie et la prise
de poids ou la mise en place de stratégies
d’élimination dans la boulimie ou
l’anorexie-boulimie.
D’un
point
de
vue psychologique, la présence des
règles entraîne deux processus qui vont
venir amplifier les phénomènes :
frustration et culpabilité. Frustration
face aux interdits, aux arbitraires du
régime (draconien ou non) et puis
culpabilité après la perte de contrôle.
Il est d’ailleurs à noter que dans les
troubles alimentaires, les émotions que
sont frustration et culpabilité sont
anesthésiées et calmées d’une manière
précise et particulière : par la
prise importante de nourriture.
Nous avons là un beau cercle vicieux. En
thérapie stratégique, on nomme ce type
de phénomène tentatives de solutions
qui rendent le problème encore plus
complexe. Ou bien à la manière d’Erickson,
on peut mettre en valeur cette faculté
déroutante qu’a l’être humain, face à
une difficulté, de mettre en place une
stratégie et, si d’aventure elle
n’apporte pas satisfaction, à reproduire
inexorablement : faire
«encore plus de la même chose». Si il
n’y a pas de règle, il n’y a pas
formation de ce cercle vicieux. Il n’est
pas rare dans l’approche thérapeutique
des troubles alimentaires de trouver la
remise en cause de la restriction
cognitive au centre de la résolution de
la problématique, et que la moitié du
travail soit constituée par cette
déprogrammation du sujet qui peut dans
certains cas suffire à résoudre le
problème : "Vous
voulez
maigrir?... Et bien mangez ce que vous
voulez, dans les quantités que vous
voulez et au moment où vous le
voulez!" Le
problème
est juste de se réinitialiser, de
reformater le disque dur pour le
débarrasser de ces programmes
dysfonctionnels et inadaptés au
bien-être.
Haut
de
page
Traumatismes
Des
études
fleurissent
sur la commorbidité entre traumatismes et
troubles alimentaires, notamment sur
l’influence d’abus sexuels. Les rares
études susceptibles d’être dignes
d’intérêt, ne montrent pas un rapport
indiscutable de cause à effet.
Quelques
éléments
(1)
:
è
Deux
tiers environ des traumatismes sont
des abus sexuels (dont la moitié
environ de nature incestueuse). On
entend par autre traumatisme : abus
physique (coups répétés ou torture),
négligence psychologique complète,
l’abandon pendant l’enfance ou la
perte d’un parent proche.
è
Selon
les études, 20 % des jeunes femmes
souffrant d’un trouble alimentaire
témoignent d’un abus sexuel, 8% d’un
autre traumatisme. Mais ce pourcentage
est également présent dans le cadre
d’autres troubles psychologique. On ne
peut qu’en déduire qu’un abus sexuel
ou autre traumatisme est fortement
psychogène, ce qui semble évident.
Comparé à la population générale, le
taux d’abus est plus important.
è
Le
taux d’abus sexuel semble être
variable dans chaque catégorie de
troubles alimentaires : anorexie
(12%), anorexie-boulimie (25%),
boulimiques (37%). On peut donc en
déduire une relation entre présence
d’un traumatisme et un type de
pathologie alimentaire.
(1)
Traumatismes
et
troubles du comportement alimentaire /
Vanderlinden / satas
| Rappelez-vous
enfant
Rappelez-vous
à
quoi vous ressembliez quand
vous étiez enfant.
Rappelez-vous la façon dont
vous parliez, comment vous
vous sentiez. Ainsi vous vous
souviendrez probablement de
quelques-unes des expériences
dans lesquelles un ami, tout
aussi enfant que vous, a pu
vous entraîner. Vous pourrez
peut-être réentendre votre
cœur dire non. Certains se
rappelleront même le malaise
qu’ils ont ressenti à l’idée
de suivre cet ami. Pourtant,
il nous est tous arrivé de le
faire malgré tout.
Rappelez-vous
votre
adolescence. Là encore, sous
l’influence des autres, vous
vous êtes sûrement déjà
retrouvé(e) dans des
situations que vous n’aviez
pas consciemment désidées.
Peut-être avez-vous posé des
gestes que vous n’auriez
jamais posés seul(e), ou
prononcé des paroles que vous
avez rapidement regrettées.
Vous pouvez, j’en suis
certain, vous souvenir d’avoir
suivi vos amis, malgré vos
hésitations. Ne serait-ce
qu’une seule fois, vous avez
probablement été influencé(e)
par vos pairs, c’est tout à
fait normal. Vous étiez jeune,
vous n’aviez pas toute
l’expérience que vous possédez
aujourd’hui. Comme tous les
enfants, jeunes et moins
jeunes, vous aviez grand
besoin des personnes qui vous
entouraient.
Maintenant,
grâce
à l’expérience que vous avez
acquise, vous saisissez mieux
le sens des événements, vous
voyez plus clair que lorsque
vous étiez enfant. C’est
également tout à fait normal.
Vous
êtes
plus
éveillé(e) qu’un enfant ;
c’est pourquoi vous pouvez
d’avantage vous faire
confiance, faire confiance à
cette petite voix qui parle en
vous, faire confiance à ce que
vous ressentez et à ce que
vous voyez avant tout. Cela
vous met d’avantage à l’abri
de ce que les autres
voudraient vous faire voir,
vous faire ressentir ou vous
entendre dire.
Ainsi,
vous êtes en mesure de
comprendre que, si un enfant a
pu jadis vous persuader de
poser des gestes que vous ne
referiez probablement pas
aujourd’hui, il est d’autant
plus aisé pour une grande
personne d’entraîner un enfant
dans des aventures que seul un
adulte peut désirer.
Miroirs
magiques
/ D. Lamber / JCL editions
|
Haut
de page
Stress
post-traumatique
Le
stress post traumatique désigne une
entité précise qui peut être présente et
agissante dans un trouble alimentaire.
Voici un présentation du TSPT (trouble
du stress post –traumatique)
è
Critères diagnostiques DSM IV.
Le
TSPT découle selon le DSM-IV (American
Psychiatric Association, 1994) de
l'exposition à un événement traumatique
qui provoque chez l'individu de la peur,
de la détresse ou de l'horreur. Ce
trouble se manifeste par une réexpérience
persistante de l'événement traumatique,
des comportements d'évitement des stimuli
associés au traumatisme, un émoussement de
la réactivité générale et un état
d'hyperactivité neurovégétative.
A)
La personne a été exposée à un événement
traumatique au cours duquel les deux
critères suivants étaient présents:
1. la personne a été
exposée, témoin ou confrontée à un ou des
événements qui ont impliqués la mort ou
menace de mort, ou de blessures graves ou
une menace à son intégrité physique ou à
celle d'autrui.
2. la réaction de la
personne impliquait une peur intense, de
la détresse ou de l'horreur.
B)
L'événement
traumatique
est revécu de façon persistante, d'une ou
plusieurs des façons suivantes:
1. souvenirs
répétitifs et envahissants de l'événement
incluant des images, pensées,
perceptions;
2. rêves répétitifs et
pénibles de l'événement;
3. impression ou
agissement soudain comme si l'événement
traumatique se reproduisait;
4. intense détresse
psychologique lors de l'exposition à des
stimuli internes ou externes ressemblant à
un aspect du traumatisme ou symbolisant
celui-ci;
5. réactivité physiologique
lors de l'exposition à des stimuli
internes ou externes ressemblant à un
aspect du traumatisme ou le
symbolisant.
C)
Évitement
persistant
des stimuli associés au traumatisme et
émoussement de la réactivité générale (non
présent avant le trauma) qui s'expriment
par trois ou plus des symptômes
suivants:
1. efforts pour éviter les
pensées, sentiments ou conversations
associés au traumatisme;
2. efforts pour éviter
les activités, endroits ou gens qui
éveillent des souvenirs du
traumatisme;
3. incapacité de se rappeler
d'un aspect important du
traumatisme;
4. réduction nette de
l'intérêt ou de la participation pour des
activités de valeur significative;
5. sentiment de
détachement ou de devenir étranger par
rapport aux autres;
6. restriction des affects
(ex.: Incapacité de ressentir des
sentiments amoureux);
7. sentiment que l'avenir
est 'bouché', que sa vie ne pourra plus se
dérouler normalement.
D)
La personne présente deux ou plusieurs
symptômes persistants traduisant une
hyperactivité neurovégétative (ne
préexistant pas au traumatisme):
1. difficultés à
s'endormir ou sommeil interrompu;
2. irritabilité ou
accès de colère;
3. difficultés de
concentration;
4. hypervigilance;
5. réaction de sursaut
exagérée.
E)
Les symptômes B, C et D sont présents
durant au moins 1 mois.
F)
Le problème entraîne une détresse
cliniquement significative ou un
dysfonctionnement au niveau social,
professionnel ou dans un autre domaine
de fonctionnement important.
è
Facteurs d'élaboration .
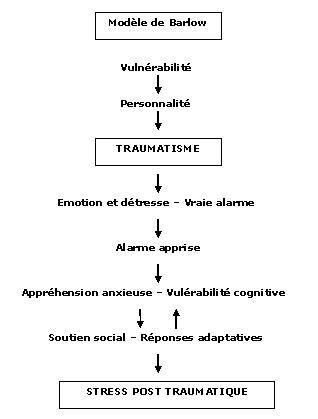 Vulnérabilité
biologique
Vulnérabilité
biologique
Certains
individus
ont
une hypersensibilité naturelle aux
stresseurs (entre autres, hypersécrétion
de noradrénaline).
Conditionnement
interne
et externe
Chez
certains individus se mettent alors en
place des automatismes :
-
Externes : réponse anxieuse à des
stimuli externes rappelant le
traumatisme
-
Internes : réponse anxieuse à
des manifestations physiologiques
d'émotion, d'anxiété (trouble
panique...)
Sensibilisation
-
Hypervigilance
Après
un
traumatisme, la personne souffrant de
stress post traumatique va mettre en place
un système d'hypervigilance, orientée vers
un danger éventuel et enchaîner ainsi les
"fausses alarmes" (crises de panique,
angoisse...)
Schémas
de
danger inconscients
Se
met donc en place un seuil élevé
d'intolérance à des dangers potentiels,
réctivé par des faits de la vie courante,
mais aussi des flash back répétés.
Installé, le TSPT se chronicise.
Attribution
des
causes
-
Interne : dans de nombreux cas,
les victimes s'attribuent la
responsabilité des causes de l'événement.
Culpabilité, baisse de l'estime de
soi.
-
Externe : dans d'autres cas, les
causes sont attribuées au monde extérieur.
Baisse de la sécurisation.
Force
du traumatisme
C'est
en général plus la force de la menace
perçue que celle de la menace réelle qui
décide qui décide de l'installation du
TSPT.
Valeurs
et
désillusion
Les
personnes pensant le monde juste, stable
et sécurisé développeront de manière
plus fréquente un TSPT. Le traumatisme
représente une rupture totale avec le
monde dans lequel ils pensaient
évoluer.
Haut
de
page
è
Dissociation .
Les
phénomènes
de
dissociation, s'ils sont présents dans un
TSPT sont prépondérants dans sa génèse et
donc sa prise en charge. Par dissociation,
on entend les processus auxquels la
personne fait appel pour se dissocier du
traumatisme, mais qui, s'ils sont naturels
n'en remplissent pas pour autant l'effet
escompté (soulager la personne). La nature
inconsciente de ces dissociations en font
un sujet de choix de l'hypnose
ericksonienne.
1)
Amnésie
: des troubles de la mémoire sont
souvent à constater chez des personnes
souffrant de TSPT, amnésies partielles ou
totales. L'amnésie a été à un moment donné
la seule solution de survie, pour se
défendre des souvenirs resurgents du vécu
traumatique.
Il
est également à noter dans le cadre de
l'amnésie que bien souvent elle n'est pas
sélective : c'est tout une période, de
manière globale qui est oubliée, souvenirs
positifs y compris.
2)
Mémoire,
concentration
:
Des
troubles de la concentration, de la
mémoire sont également à relever dans le
cadre du TSPT.
3)
Détachement,
déconnexion
de la réalité et autres :
Est
également
à
observer un retrait psychologique par
rapport au monde extérieur et aux affects
désagréables qu'il peut représenter. Si là
encore, il s'agit d'une solution
inconsciente de survie, il peut en
résulter un malentendu relationnel du à
l'impression de désintérêt ou de froideur
qui peut être donnée et ainsi un
non-tissage de liens relationnels, une
absence de communication...
Si
ces phénomènes de dissociation ont tout
d'abord leur utilité, le danger résulte
dans leur chronicisation, leur
automatisation. Cette tendance à se
déconnecter peut d'ailleurs s'étendre à
d'autres événements générateurs
d'anxiété. C'est d'ailleurs ainsi que
l'on trouve des schémas qui se
reproduisent, ou des personnes qui par
exemple subissent des viols répétés sans
réaction de défense ou de communication
externe. La dissociation correspond ici
à une extinction des expériences
émotionnelles et sensorielles liées à
l'état.
è
Flash-backs - cauchemars et autres -
Phénomènes associatifs .
Les
victimes de TSPT rapportent souvent des
cauchemars à répétition, des souvenirs
indésirables ou des images récurrentes du
traumatisme. Ces flash back constituent en
fait une réponse inconsciente à un
stimulus directement ou indirectement lié
au traumatisme. On a donc ici des
phénomènes plutôt associatifs : selon un
mode de conditionnement classique, le
sujet se retrouve plongé dans le
traumatisme premier. Phénomène participant
au développement anxieux, le rapport entre
le stimulus de la vie réelle et le flash
back peut être difficile à identifier (ex
: pot d'échappement qui pétarade et
renvoie à une fusillade...). Une simple
odeur, ancrage très puissant peut par
exemple suffire.
Ces
flash back peuvent être interprétés comme
une tentative inconsciente de se
désensibiliser à la situation traumatique,
stratégie qui, à l'image des phénomène
dissociatifs, n'a que peu de chance
d'aboutir.
On
peut également envisager qu'au moment
des cauchemars, l'inconscient veuille
"classer le dossier" (ce qu'il fait
normalement pendant la nuit) mais n'y
parvienne pas, étant donné la force
traumatique du "dossier" en
question.
Haut
de
page
Etats
dissociatifs
è
Dissociation et parties.
Une
des notions à aborder dans l’approche
des troubles alimentaires concerne les
états dissociatifs. Les phénomènes
dissociatifs sont présents chez chacun
de nous : quand un refrain nous vient
inconscient, lorsque l’on rêve ou
lorsque l’on est absorbé par une
activité par exemple. Mais au-delà d’un
certain seuil, les mécanismes de
l’individu mettent en place la
dissociation pour échapper à une
réalité. Par exemple, un enfant
s’absorbera dans un film à la télé pour
échapper à une scène de ménage ou de
violence de ses parents. Même si les
troubles alimentaires ne sont pas
classés dans les troubles dissociatifs,
le phénomène de dissociation y joue un
grand rôle, générant ou chronicisant le
trouble.
Voici
un panorama des phénomènes
dissociatifs (M. Phillips /
Psychothérapie des états dissociatifs
/ Satas)

Ces
parties traitant du traumatisme
apportent nécessairement des
informations sur la genèse et la remise
en cause d’un trouble alimentaire. Leur
intérêt est également de mettre en
évidence une conséquence du vécu
traumatique qui semble importante dans
l’approche du trouble : les phénomènes
dissociatifs.
Comment
se mettent en place des phénomènes
dissociatifs inadaptés au bien-être ?
Ce processus est
issu d’une desynchronie : le système
cognitif qui permet de traiter
l’information (de réfléchir,
rationaliser, conceptualiser ce que nous
vivons…) met quelques années à
structurer (on parle par exemple de l’
»age de raison », à 7 ans parait-il).
Par contre le système des émotions
fonctionne dès la naissance. Ainsi, un
jeune enfant ne va pas avoir tous les
moyens d’un adulte pour s’adapter à la
réalité qu’il est en train de vivre.
Face à un traumatisme, il va se
paralyser (« comme un petit animal »).
Le rythme alimentaire va être un des
seuls éléments sur lequel le jeune
enfant va pouvoir influer. On retrouve
ces deux éléments dans le trouble
alimentaire, moment ou le temps s’arrête
et ou le rythme alimentaire
s’intensifie. Un conditionnement s’est
mis en place : certaines situations,
stimuli divers vont provoquer état
dissociatif et crise boulimique, entre
autres.
La
dissociation constitue donc une
stratégie mentale d’évitement : « la
réalité est difficile, je me coupe de la
réalité ». Une partie de la personne se
déconnecte, phénomène qui peut par
exemple se mettre en place pendant une
période de stress
chronique ou une situation
traumatique. On retrouve
fréquemment ce modèle des parties dans
les troubles alimentaires avec des
propos de type : « C’est comme si une
partie de moi… ». Nous possédons tous
des parties qui forment en
inter-relation ce que nous sommes. Il y
a dissociation quand des parties se
scindent, ne communiquent plus ou moins
avec le reste de la personne et la
réalité qui l’entoure. La difficulté et
l’échec des thérapies des addictions ou
des troubles alimentaires résident entre
autres dans le fait qu’en thérapie, on
dialogue avec la partie de la personne
ouverte au changement, non avec celle
qui s’y oppose ou du moins traîne les
pieds. De même, les stratégies
conscientes (dont les régimes pour les
hyperphages) s’adressent à la partie qui
émerge non à la partie à l’origine du
problème. Et si un changement
alimentaire sous forme de contrôle
cognitif, de restriction se met en
place, c‘est au mépris de cette partie
immergée et donc au détriment de
l’équilibre de la personne. Cela ne peut
donc être que difficilement stable et
durable.
Haut
de page
è
Intention positive, parties et
recadrage.
Une
étape
importante
dans la résolution d’un trouble du type
hyperphagie est la mutation cognitive qui
concerne le symptôme. Tout comportement a
une fonction en lui-même et est orienté
vers une intention positive. On met en
place un comportement ou une compulsion à
un moment où, pour s’adapter à la réalité
de ce que l’on vit, on n’a pas de
meilleure solution à disposition.
L'hyperphagie par exemple fait
généralement horreur à la personne qui en
souffre. Elle est donc souvent assez loin
de considérer un fondement positif au
phénomène.
On
peut considérer l'être humain comme une
boule aux multiples facettes. Ces
facettes, parties existent et évoluent en
inter-relation pour construire et
développer une personnalité. Comme
expliqué plus haut, le trouble alimentaire
s'accompagne de phénomènes dissociatifs.
La partie "hyperphage" est dissociée des
autres parties de la personnalité. C'est
pour cela qu'on entend souvent, dans le
cadre des comportements alimentaires, des
réflexions du type : "C'est comme si une
partie de moi...", "je deviens quelqu'un
d'autre"... La partie est dissociée, donc
incontrôlable et inaccessible. Reconnaître
une intention positive à la partie qui met
en place la boulimie, c’est l’accepter,
l’intégrer c’est-à-dire la réassocier. Si
il n’y a plus mise à l’écart,
dissociation, un dialogue devient
possible. On peut alors réintroduire ou
construire un dialogue interne entre les
différentes parties et la construction de
nouvelles solutions.
Dans
de nombreux cas, la dissociation
pérennise, entretient le trouble et crée
la difficulté thérapeutique : on ne
communique pas ou peu avec la partie
concernée, possédant les solutions.
Rétablir le contact avec la «partie
incontrôlable et compulsive» suffit
souvent à résoudre le trouble. «
Reconstruite », en contact avec sa
totale intégrité, la personne trouve en
elle les moyens et ressources de
remettre en cause le trouble, de générer
de nouvelles solutions respectant
l’intention positive de départ mais
adaptées au bien-être (ce que l'on nomme
recadrage). L’hypnose ericksonienne est
un outil privilégié de cette
reconstruction et de ce changement. Le
conscient en recul, on a accès à ces
parties inconscientes, on peut les
mobiliser et les guider en leur offrant
les outils de cette restructuration
interne.
Haut
de
page
Anesthésie
et/ou
engourdissement des émotions
Tout
thérapeute
qui
se respecte ayant travaillé sur des
structures obsessionnelles sait ne pas «
tomber dans le panneau » de l’obsession.
La focalisation sur un sujet a pour
vocation principale de neutraliser
d’autres problèmes qui seraient plus
déstabilisants. Il ne s’agit pas ici de
dire que la personne fait « exprès », mais
qu’elle a mis en place une stratégie
inconsciente de défense. La compulsion et
d’un point de vue général, le trouble
alimentaire constituent souvent un
anesthésiant d’affects négatifs. Plutôt
que de se laisser déborder par tristesse,
anxiété, colère, ennui, angoisse de
séparation … une partie de la personne
préfère se focaliser sur l’alimentaire (on
aborde ici les phénomènes dissociatifs
évoqués dans un autre paragraphe). Le
moment de la crise est d’ailleurs présenté
comme un moment de calme,
d’engourdissement… Les émotions négatives
et plus particulièrement la peur qu’elles
viennent à déborder sont fréquemment un
déclencheur de la crise et du trouble
alimentaire.
Dans
l'hyperphagie,
la
crise ou compulsion alimentaire est donc
un moyen d'adaptation à une réalité qui
est perçue comme insurmontable.
1)
Une bonne partie des personnes souffrant
d'hyperphagie ont conscience de cette
anesthésie et de ces stratégies de
protection. ce sont des
personnes-artichaud, coeur tendre protégé
par une enveloppe plus volumineuse, sorte
de carapace. Elles ont connu une perte de
contrôle (ou perçue comme telle) et n’ont
pas envie que cela se reproduise.
2)
D’autres
personnes
n’ont pas conscience de l’aspect
protecteur de ce trouble, considérant la
compulsion comme une partie noire
d’elle-même, quasi démoniaque qui les
posséde. Ces personnes n’établissent pas
de lien entre prise alimentaire et
difficulté à contrôler leur vie
émotionnelle. Plus rigoureuses, sévères
avec elles-mêmes, elles ne s’autorisent
que peu de plaisir, d’où la perte de
contrôle alimentaire, recherche d’un
moment anesthésiant et… agréable.
3)
On trouve également des cas d’hyperphagie
chez des mères de famille de 45, 50 ans
dont les enfants ont quitté le giron
familial. La mari est absent, elles vivent
peu en tant que femme : ayant perdu leur
unique statut, celui de mère dans lequel
elles s’étaient fortement investies, elles
comblent le vide avec un plaisir
personnel, alimentaire.
Contrôle,
anesthésie,
plaisir, compensation, le trouble
alimentaire trouve donc sa place en
apportant une stratégie d’adaptation à
un système et un mode de vie émotionnels
inadaptés au bien-être.
Haut
de
page
Petit
panorama
psychologique
Contrairement
aux
personnes souffrant de boulimie et a
fortiori à celles souffrant d’anorexie,
les personnes qui consultent pour
hyperphagie sont assez souvent disponibles
et souriantes. Elles maintiennent une
distance relationnelle assez importante.
Cette distance de sécurité, révélatrice
d’une insécurité relationnelle est
importante. On peut d’ailleurs se demander
si le poids ne constitue pas,
spatialement, une sorte d’ »air bag »
relationnel. Le yoyo effectué lors des
tentatives de régime témoigne d’ailleurs
de cette zone de sécurité subjective, en
rapport avec le poids : la personne ne
peut perdre de poids au-delà ce seuil sous
peine d’être fragilisée, en danger. On
voit là la difficulté de traitement de ce
type de difficulté : le problème (être en
surpoids) est également une solution (se
protéger, se faire plaisir…).
Là
où
il
y avait « acorporalité » dans l’anorexie,
on peut parler ici plutôt d’atténuation :
les vètements sont souvent amples,
asexués, sans recherche particulière sauf
d’être dissimulé. Cette atténuation, sorte
d’auto-censure, est également présente
dans les échanges ou tout est modéré,
positif comme négatif, agréable ou
désagréable.
Un
contexte familial de dévalorisation
(personnelle ou en comparaison vec un
autre membre de la famille), climat
douloureux, est fréquemment à l’origine de
ces mécanismes. Si elles ont vécu des
brimades, vexations, entre autres au sujet
du poids, ces personnes dégagent plutôt de
la tristesse de ce sentiment d’injustice,
non de la colère. Un état dépressif est
d’ailleurs assez souvent concomitant.
C’est
un
peu ici le cas du bouc émissaire, qui
développe une énergie considérable pour
obtenir la reconnaissance et en faisant
cela s’oublie, s’efface complètement en
tant qu’individu : loyauté, hyperempathie,
docilité voire compromission... Mais rien
n’apporte ce qui est attendu. Ceci crée
une atmosphère chronique d’insatisfaction,
d’auto-dévalorisation et de tristesse.
La
personne hyperphage est souvent le «
paratonnerre » de la famille, endossant
les insatisfactions parentales,
établissant fréquemment un lien très fort
avec la maman. Cette relation la rend
dépendante d’une reconnaissance qui
n’arrive pas.
Ces
éléments
génèrent
une basse estime de soi, sentiment de ne
pas être capable, de ne pas être à la
hauteur. Alors à quoi bon ? Autant
manger.
Haut
de
page
Séparation
et
dépendance
Présent
à
des degrés divers dans la boulimie, l’angoisse
de
séparation est définie
arbitrairement comme survenant avant
l’age de 18 ans. Mais ses
caractéristiques essentielles peuvent
se prolonger, évoluer et se rencontrer
chez l’adulte, entre autres avec la personnalité
dépendante. Dans certains cas,
ces deux entités participent à la
construction d'un trouble alimentaire.
èL’angoisse
de
séparation : outil nécessaire du
développement de l’enfant .
Avant
d’aborder
le trouble Angoisse de séparation,
il convient de décrire ce que l’on nomme Angoisse
de séparation développementale :
l’angoisse de séparation est un repère
fondamental et nécessaire dans le
développement d’un enfant. Il est le
révélateur de l’attachement :
-
Deux premiers mois : le bébé recherche les
stimulations sensorielles, qui l’apaisent.
-
Trois à six mois : peur de la solitude. Le
nourrisson est apaisé par une présence,
quelle qu’elle soit.
-
A six, sept mois : l’attachement se
personnalise, devient sélectif. Il y a les
familiers qui apaisent et les étrangers
qui inquiètent ou font peur.
L’angoisse
de
séparation développementale est donc une
étape importante, dans le sens où elle
permet et révèle de nouvelles compétences
:
-
Discrimination, capacité de comparaison
-
Différenciation, personnalisation des
réponses émotionnelles selon la situation
et les informations perçues.
-
L’attachement met en place un réseau de
stabilité, de confiance qui stimulent
l’envie de découverte à partir de la base
maintenant connue et différenciée.
Différence
avec
le trouble Angoisse de séparation, traité
plus loin, l’angoisse de séparation
développementale va disparaître peu à peu.
A 18 mois, les séparations vont être mieux
tolérées : la maman ou la figure
d’attachement va rester réelle, vivante,
bien qu’absente, grâce à une
représentation mentale qui s’élabore.
Ainsi
peuvent
s’enchaîner, développement des compétences
sociales, accès à la culture, aux divers
apprentissages jusqu’à la conquête de
l’autonomie.
L’angoisse
de
séparation développementale est donc la
première étape, naturelle et nécessaire de
tout apprentissage.
Haut
de
page
èL’angoisse
de
séparation en tant que trouble .
Anxiété
excessive
lorsque l’enfant ou l’adolescent est
séparé des personnes auxquelles il est
attaché.
Trois
séries
de signes (Mouren-Simeoni et coll.) :
1)
Détresse
Détresse
(pleurs,
colères, angoisses jusqu’au trouble
panique) lors de la séparation, pour le
jeune enfant mais aussi lorsque la
séparation est imminente lorsque l’enfant
peut anticiper, prévoir ou appréhender.
Selon
l’âge,
les manifestations somatiques sont
diverses :
-
chez l’enfant : nausées, maux de tête,
maux d’estomac
-
chez l’adolescent : palpitations,
tremblement, sensations d’évanouissement,
gêne ou oppression respiratoire, …
L’accessibilité
aux
proches et surtout à la mère est le souci
de chaque instant. Les enfants restent au
plus proche de leur mère ou prennent
régulièrement et systématiquement des
informations sur sa présence.
Conséquemment,
l’enfant
paraît souvent capricieux, exclusif ou
colérique mais peut également, par peur de
la séparation adopter une attitude
sérieuse, obéissante, toujours tournée
vers le plaisir de l’entourage.
2)
Rumination,
préoccupations morbides
Les
craintes
de l’enfant portent essentiellement sur sa
famille ou sur lui-même (maladies,
accidents, agressions, rapt, terreurs
nocturnes tournant autour de la
séparation, de la mort…).
Ces
peurs
peuvent, avec l’adolescence se transformer
en obsessions ou prendre la forme d’une
anxiété généralisée, plus diffuse mais
souvent morbide.
3)
Nostalgie
et désir de réunion familiale
Malaise
lors
de l’éloignement, pensée obnubilée par des
images de retrouvailles, …
Schématiques,
ces
trois séries de signe sont bien sûr
présentes à des degrés divers selon
l’enfant. De manière constante et
diffuse, de manière sporadique mais
aigüe, le trouble angoisse de
séparation peut prendre de nombreux
visages.
è
Angoisse de séparation selon le
DSM III-R.
A.
Anxiété
excessive concernant la séparation d’avec
les personnes auxquelles l’enfant est
attaché, comme en témoignent au moins
trois des manifestations suivantes :
(1)
Peur
irréaliste et persistante d’un danger
possible menaçant les personnes auxquelles
l’enfant est principalement attaché, ou
peur que celles-ci partent sans revenir.
(2)
Peur
irréaliste et persistante qu’une
catastrophe imminente ne sépare l’enfant
d’une des personnes auxquelles il est
principalement attaché : par exemple,
l’enfant va se perdre, être kidnappé,
victime d’un accident…
(3)
Réticence
persistante ou refus d’aller à l’école
afin de rester à la maison ou auprès des
personnelles auxquelles il est
principalement attaché.
(4)
Réticence
persistante ou refus d’aller dormir sans
être près d’une personne à laquelle il est
principalement attaché, ou d’aller dormir
en dehors de la maison.
(5)
Evite
systématiquement de rester seul à la
maison, notamment s’agrippe et suit comme
une ombre les personnes auxquelles il est
principalement attaché.
(6)
Rêves
angoissants répétés à thème de séparation.
(7)
Plaintes
somatiques (par exemple : maux de tête,
douleurs abdominales, nausées,
vomissements) très souvent les jours
d’école,, ou en d’autres occasions quand
il y a anticipation d’une séparation
d’avec les personnes auxquelles l’enfant
est particulièrement attaché.
(8)
Signes
ou plaintes répétitives d’une angoisse
extrême lors d’une séparation anticipée de
la maison ou d’avec une personne à
laquelle l’enfant est principalement
attaché. Par exemple : crises de colère ou
pleurs, demandes pressantes aux parents de
ne pas partir.
(9)
Plaintes
à répétition, témoignant d’une angoisse
extrême quand l’enfant est séparé de la
maison ou d’avec les personnes auxquelles
il est principalement attaché. Par exemple
: veut retourner à la maison, a besoin
d’appeler les parents quand ceux-ci
s’absentent ou quand il n’est pas à la
maison.
B.
Durée
de la perturbation : au moins deux
semaines
C.
Survenue
avant l’âge de dix-huit ans
D.
Ne
survient pas exclusivement au cours de
l’évolution d’un trouble envahissant
du développement ou d’un trouble
psychotique.
On
constate une forte angoisse de
séparation entre autres chez les
personnes souffrant de boulimie et en
age de s'autonomiser, qui partent
faire des études, trouvent un travail
ou s'installent en couple. La personne
a quitté le système mais en souffre.
La compétition se continue à distance
et les crises peuvent être également
un moyen indirect pour certaines de
retrouver un contact avec la famille
nourricière ou de la contrôler à
distance (lorsque le trouble est
connu). Les crises peuvent également
constituer un moyen de se replonger
dans ce système auquel elles pensent
avec nostalgie et dont le trouble
alimentaire constitue une
réminiscence. L'angoisse peut être
également générée par la séparation du
père et du foyer si il y avait une
atmosphère de concurrence mère-fille.
La jeune fille n'est plus au contact
de son père, ne contrôle plus la
situation de rivalité.
Haut
de page
èPersonnalité
dépendante .
Le
terme
de dépendance affective, à la mode, ne
répond à rien de précis. Le terme de
personnalité dépendante, décrit par le
DSMIV correspond assez souvent à un
continuum de l’angoisse de séparation et
se révèle assez souvent dans les troubles
alimentaires.
Il
peut
se définir ainsi :
-
Besoin général et excessif d’être pris en
charge
-
Comportement soumis et « collant »
-
Peur de la séparation
-
Apparition au début de l’âge adulte
-
La dépendance peut se révéler dans un
couple, mais aussi dans le rapport à un
ami, un membre de la famille…
-
Pour répondre au diagnostic de
personnalité dépendante, il faut répondre
à 5 des critères suivants :
1.
Le
sujet a du mal à prendre des décisions
dans la vie courante sans être rassuré ou
conseillé de manière excessive par autrui.
2.
Le
sujet a besoin que d’autres assument les
responsabilités dans la plupart des
domaines importants de sa vie.
3.
Le
sujet a du mal à exprimer un désaccord
avec autrui de peur de perdre son soutien
ou son approbation.
4.
Le
sujet a du mal à initier des projets ou à
faire des choses seul (par manque de
confiance en son propre jugement ou en ses
propres capacités plutôt que par manque de
motivation ou d’énergie).
5.
Le
sujet cherche à outrance à obtenir le
soutien et l’appui d’autrui, au point de
se porter volontaire pour faire des choses
désagréables.
6.
Le
sujet se sent mal à l’aise ou impuissant
quand il est seul par crainte exagérée
d’être incapable de se débrouiller.
7.
Lorsqu’une
relation proche se termine, le sujet
cherche de manière urgente une autre
relation qui puisse assurer les soins et
le soutien dont il a besoin.
8.
Le
sujet est préoccupé de manière
irréaliste par la crainte d’être
laissé à se débrouiller seul.
On
retrouve dans la définition de la
personnalité dépendante de nombreux
éléments présentés plus haut pour
l'hyperphagie. Cette dimension
"dépendante" est à considérer avec
attention et la remise en cause de
l'hyperphagie correspond assez souvent à
la résolution de ces différents points
et à l'acquisition des compétences qui
correspondent : avoir la capacité de
choisir, prendre ses responsabilités,
exprimer son désaccord, s'affirmer,
avoir confaince en soi, ...
Hyperempathie
Il
convient tout d'abord avant de définir le
néologisme d'"hyperempathie", de présenter
le terme d'"empathie" : « L’état
d’empathie, ou la qualité d’être
empathique, consiste à percevoir avec
précision le cadre de référence interne de
l’autre, les composantes émotionnelles et
les significations qui s’y attachent,
comme si on était la personne elle-même
mais sans perdre de vue le « comme si ».
Donc, cela signifie saisir la douleur ou
le plaisir de l’autre comme l’autre les
ressent et en percevoir les causes comme
lui les perçoit, mais sans jamais perdre
de vue que c’est comme si j’étais affligé
ou réjoui etc… Si l’on perd la qualité de
ce « comme si », l’état est celui
d’identification. » Rogers, 1959
L’hyperempathie,
c’est
donc être absorbé par les autres, le monde
extérieur, en s’oubliant soi-même. Trop
tourné vers l’autre la personne
»hyperempathique » se perd. Il y a là un
déséquilibre. Elle ne peut se distancier,
ne peut se détacher. Le trouble
alimentaire trouve là une fonction
adaptative : J’EXISTE
1) Grâce à l’alimentaire, la
personne retrouve un corps une
intériorité, des repères dedans-dehors,
une limite moi-les autres. Ce sentiment
d’exister est également généré par
l’activité des sens (goût, odorat,
toucher, sensation de ventre plein…), même
si elle est basique.
2) Grâce à l’alimentaire, la
personne trouve l’occasion de s’affirmer
contre l’avis, les dogmes ou injonctions
de son entourage, opposition que l’on peut
retrouver d’ailleurs dans d’autres
domaines de vie.
Il
est à noter que les familles des personnes
souffrant de troubles alimentaires
présentent fréquemment un défaut
d’empathie et s’inscrivent donc souvent à
l’inverse. Il y a donc là encore
opposition.
Ces
différents
chapitres
témoignent ici des ambiguïtés, conflits,
contradictions qui mène au trouble : on a
là une personne insécurisée, qui craint
d’être envahie par le monde extérieur,
tout en vouant sa vie à ce même monde
extérieur, dépendante et inséparable de ce
même univers. Complexité du système, des
enjeux relationnels qui posent la
nécessité de poser les limites de ce qui
est interne, de ce qui est externe pour
construire une évolution sécurisée et
adaptée au bien-être de la personne
souffrant de troubles alimentaires.
Haut
de
page
Boulimie
et interaction
La boulimie génère assez fréquemment une
approche multi-dimensionnelle : on se
penche sur les cognitions (pensées,
représentations…), sur les comportements
(relationnels, alimentaires…), sur les
émotions (tristesse, ennui, culpabilité…).
Ce type d’approche peut suffire à résoudre
le trouble. Dans les cas les plus difficiles
à traiter, la nécessité apparaît de changer
de cadre, de se mettre dans une position
« meta » et d’observer comment
s’organise le trouble. On étudie alors le
processus d’un point de vue systémique, le
système étudié étant alors la personne, les
autres, le monde et les interactions qui les
mettent en rapport. Le lien vient alors au
centre du débat et si son observation permet
de résoudre un trouble jusque là ardu à
aborder, on peut légitimement penser que les
liens et interactions se trouvent au centre
du processus.
Le
premier
lien en thérapie est celui du sujet
avec… le thérapeute. Aller voir un psy,
c’est déjà courir un risque relationnel,
ce que les personnes ayant à souffrir de
boulimie ont quelque difficultés voire
une impossibilité à faire. Etablir le
lien en thérapie, c’est permettre à la
personne de mettre en place un espace où
quelque chose de différent est possible,
de manière sécurisée et bénéfique. La
petite fille modèle peut progressivement
quitter sa bulle protectrice pour
s’engager dans quelque chose de
relationnel, ce qui constitue déjà une
presque nouveauté pour elle et alors
constater qu’il est possible d’établir
un lien, de tomber le voile sans pour
cela courir un terrible risque. Le
premier lien est donc de la
responsabilité du thérapeute qui pose le
cadre, établit le rapport, sortes de
premiers pas dans la construction par le
sujet d’un processus relationnel
différent, épanouissant et en même temps
sécurisé.
Les
liens
suivants sont externes au cabinet de
consultation. Pour montrer
l’importance de l’évolution
interactionnelle, on peut se pencher
sur le retour de personnes qui ont
réussi à résoudre leurs difficultés
alimentaires. Elles témoignent
généralement d’une vie relationnelle
qui s’épanouit (confiance, expression
de soi, de ses émotions, sensation
d’être à sa place, conscience et
intégration des signes extérieur
d’intérêt, de reconnaissance etc…).
Par exemple un sujet qui sent le vide
se remplir progressivement au rythme
où il renoue des liens avec sa
famille, retrouve sa place, son rôle
tout en quittant fréquemment celui qui
lui avait été attribué
artificiellement pour répondre aux
vicissitudes de la vie, aux enjeux
familiaux…
Les
tâches
de réflexion qui peuvent être
prescrites avec pertinence
témoignent de cette importance de la
vie relationnelle et de la notion de
risque. On avance à tâtons avec
par exemple : « Si vous le
voulez bien, j’aimerais que vous
réfléchissiez à ceci tous les
matins : imaginez que vous soyez
plus en confiance dans vos relations
avec les autres. Quelle serait la
plus petite chose que vous
feriez ? ». Ici il s’agit
d’aborder le changement
interactionnel, mais de manière
sécurisée, en imagination tout
d’abord et également en matière de
tout petit pas. L’émotion de la vie
en relation doit être abordée sans
qu’il y ait éventualité de
débordement. Un simple changement
minimal.
Ce
changement
dans la vie relationnelle est
rendu difficile par son risque
émotionnel (débordement,
déception, conflit etc…) mais
aussi dans ce qu’il comporte de
risque pour le système dans lequel
évolue le sujet. Evoluer, c’est
également mettre en péril
l’homéostasie de la famille par
exemple. Les interactions
changent, le système peut se
sentir menacé dans son écologie.
C’est là un danger perçu plus ou
moins inconsciemment et les
différents liens peuvent bloquer
la personne dans son évolution ou
la replacer après des progrès dans
la situation de départ.
J.
Boutillier, thérapeute et coach
-
Enseignant à
l'Institut
Normand
de Coaching et
de thérapies
brèves
- Auteur
de En
terminer avec
la boulimie
et Perdre
du poids
A
l'écart des approches de régime
draconiens ou des démarches
hyper-psychologiques, l'hypnose
ericksonienne s'impose comme une
solution réelle et complête aux
problèmes de poids ou de dépendances
alimentaires. Ce CD présente un panorama
des techniques actuelles d'hypnose,
sophrologie et programmation neuro
linguistique utilisées pour la perte de
poids et les troubles alimentaires du
type boulimie et hyperphagie. Pour un
résultat efficace, pour des changements
naturels et durables. En
savoir
plus
Ce
coffret
de 4 CDs regroupe de nombreuses
ressources de sophrologie, relaxation,
hypnose ericksonienne et programmation
neuro-linguistique consacrées au
traitement de la boulimie. De nombreux
aspects de la problématique sont traités
: gestion du stress et de l'anxiété,
gestion émotionnelle, travail et
développement de la confiance en soi,
traitement des stress et traumatismes,
traitement de l'angoisse de séparation,
traitement de la dépendance, remise en
cause des schémas de pensées propres au
trouble alimentaire et traitement de la
boulimie proprement dite.
Une
approche complète, naturelle et efficace
pour se libérer de la boulimie. En
savoir
plus
©
Copyright 1996-2006 - Jérôme
Boutillier - Tous droits
réservés.
 En
terminer
avec
la boulimie - Coffret de 4 CD
En
terminer
avec
la boulimie - Coffret de 4 CD
 En
terminer
avec
la boulimie - Coffret de 4 CD
En
terminer
avec
la boulimie - Coffret de 4 CD
 En
terminer
avec
la boulimie - Coffret de 4 CD
En
terminer
avec
la boulimie - Coffret de 4 CD
 En
terminer
avec
la boulimie - Coffret de 4 CD
En
terminer
avec
la boulimie - Coffret de 4 CD
 En
terminer
avec
la boulimie - Coffret de 4 CD
En
terminer
avec
la boulimie - Coffret de 4 CD
 En
terminer
avec
la boulimie - Coffret de 4 CD
En
terminer
avec
la boulimie - Coffret de 4 CD
 En
terminer
avec
la boulimie - Coffret de 4 CD
En
terminer
avec
la boulimie - Coffret de 4 CD
 En
terminer
avec
la boulimie - Coffret de 4 CD
En
terminer
avec
la boulimie - Coffret de 4 CD